Прв пат применивме нов оперативен програм, ковид пациентите имаат алки со посебен баркод за идентификација: Др. Оливер Бушљетиќ
Иако според бројот на интервенции и хоспитализации сме најголем кардиолошки центар, и еден од поголемите на Балканот, Др. Оливер Бушљетиќ, Раководител на одделот за акутна кардиолошка нега и КОВИД центарот на Клиника за кардиологија, посочува дека за време на корона пандемијата вториот спрат од болницата е физички изолиран и организран во “црвена” и “зелена” зона. Во центарот, за прв пат се применува и нов оперативен програм кој овозможува да бидат целосно “paperless” оддел.
Во разговорот Др.Бушлетиќ го истакнува ангажманот на кардиолозите и успехот при лекувањето на најризчните пациенти. Појаснува што е продолжен или долготраен КОВИД-19 и кои се последиците од него.
*Кога разговаравме за ова интервју, рековте прво прашање да биде: Дали треба да се вакцинираме ?
-Само вакцината е “лек” за оваа пандемија. Ова мора сите да го разберат. “Ама и вакцинираните се разболуваат и умираат”. Да не повторувам епидемиолошки статистики, клинички бројки, резултати затоа што на крај заклучокот е еден: Брзата и масовна вакцинација е лек за оваа пандемија.Работевме како КОВИД центар, на Клиниката за кардиологија, во пролетниот бран, кога почнуваше вакцинацијата и сега за време на летно-есенскиот бран, кога веќе има значаен процент на вакцинирани во населението. Единствен параметар кој правеше значајна разлика во текот на болеста и исходот беше “вакцината”. И кај младите, и кај старите, и тие со хронични заболувања. Не знам какви “соеви” на вирусот ќе се појават понатаму, но засега вакцината е “лекот”

*Како кардиолозите се вклучија во лекувањето на ковид -болните?
-Повеќе кардиолози од клиниката постојано работеа во неколку други КОВИД центри. За време на пролетниот бран, се појави потреба и за отворање на КОВИД центар на клиниката. Иако според бројот на интервенции и хоспитализации сме најголем кардиолошки центар, и еден од поголемите на Балканот, вториот спрат од болницата беше физички изолиран и организран во “црвена” и “зелена” зона. Веднаш започнавме со сите методи на лекување пред се, од кислородна терапија со висок проток (high-flow O2), неивазивна вентилација па се до интубација и механичката вентилација. Успеавме неколку критично-болни да ги спасиме после неколку дена на механичка вентилација односно на респиратор. Во нашиот центар, за прв пат, применивме и нов оперативен програм кој ни овозможи да бидеме целосно “paperless” оддел. Целата документација, вклучително тераписки листи, следење на параметри, забелешки за состојбата на болните и др., одеше електронски со користење на “таблети”. За таа цел пациентите имаа алки со посебен баркод, за единствена идентификација. На тој начин немаше пренос на документи, хартии од црвена-заразна во зелена-сигурна зона, и немаше ризик за пренос на инфекции.
Горд сум на целиот тим
*Дали во центарот беа само кардиолози ?
-Целата екипа беше од кардиолози, најголем дел од одделот за интензивна кардиолошка нега. Искуството и работата од нашата кардиолошка интензивна нега, во спореба со други центри, ни овозможи брзо да организираме КОВИД интензивна нега, со постојан мониторинг на најтешките болни. Овие месеци работа ни покажаа дека кај критичните КОВИД болни, само таквиот начин на следење и лекување може да ги “спаси” Како раководител на КОВИД центарот, би сакал и јавно да изразам благодарност до целата екипа. Имаше тешки моменти и притисоци од работата, но нивниот ентузијазам и беспоштедност ме прават особено горд. Многу години сум интервентен кардиолог и раководам со кардиолошка интензивна нега и немам потреба од “мелодрами”, но нема да ги заборавам моментите кога гледав како Саша, Живко, Енес и сите други, со часови внатре во КОВИД центарот, ја држат маската и “дишат заедно” со пациентот, да ја издржи маската за НИВ која му е единствен спас.
*Дали пациентите со КОВИД-19 и кардиоваскуларни заболувања имаа полоша прогноза ?
-КОВИД-19 болеста се покажа особено ризична и смртоносна за нашите болни, кои имаат некое кардиоваскуларно заболување како висок крвен притисок, прележан срцев удар, срцева слабост. Нашиот центар ги примаше овие пациенти, од кои дел беа лекувани во други КОВИД центри, а потоа поради влошување на состојбата беа префрлени кај нас. Сите тие имаа тежок облик на облеста, со тешко белодробно оштетување а со истовремено претходно нарушена срцева работа. Оваа болест покажа зошто е важно правовремено и целосно да ги контролираме и лекуваме нашите кардиоваскуларни ризик фактори, како висок крвен притисок, покачен холестерол, пушење цигари, дебелина, Јадењето “без мeрка”, пушењето 2-3 кутии цигари, ставот дека ништо не ме боли, па нема да пијам лекови кај високиот крвен притисок или холестерол, носи последици. Тоа е срцевиот или мозочниот удар, а во оваа пандемија, тоа е високата смртност од КОВИД-19. Истото се покажа и за шеќерната болест, белодробните заболувања и др. Затоа, за успешно лекување на КОВИД-19 болни се покажа дека истоврмено мора да се лекуваат и сите други состојби. Притоа лекувањето мора да биде со мултидисциплинарен пристап, без “штедење” на различни специјалности или опрема.
Дел од пациентите се жалат на вознемиреност, депресија, губиток на меморија
*Како е текот на болеста после хоспитализацијата ?
-Дел од критично болните, имаат потреба од долга хоспитализација, со кислородна подршка, интензивно следење и постепено активирање. Ние нашите најтешки пациенти, кои после 3 недели беа “PCR” негативни, значи без ризик за ширење на инфекцијата, ги префрлавме во кардиолошката интензивна нега, на првиот спрат. Таму продолжуваше нивното лекување, се до исписот дома. Кај дел од другите болни ја забележавме појавата на т.н. долготраен или продолжен КОВИД, за кој се пишува деновиве.
*Што е тоa продолжен или долготраен КОВИД-19 ?
-Повеќе регистри на КОВИД-19 пациенти, покажуваат дека дел од пациентите по прележување на болеста, односно после 4 недели од почетокот на болеста, кога пациентот повеќе не е заразен, сеуште имаат различни тегоби, кои не можат да се објаснат со друга причина или болест. Ова не е типично само за КОВИД-19, се јавува и после прележување на други тешки заболувања, како сепси, продолжено лекување во интензивна нега, но овде е почесто, и тоа најмногу кај болните кои имале потежок облик на болеста

*Кои се најчестите симптоми и колку траат ?
-Најчесто пациентите се жалат на општа слабост (15-87% од пациентите), недостиг на воздух (10-71%), градна болка (12-44%), кашлица (17-34%) а поретко болка во зглобови, главоболка идр. Дел од пациентите се жалат на психички тегоби како вознемиреност, депресија, губиток на меморија и др. Времетраењето на овој “долготраен КОВИД” е различно и зависи од претходно постоење на други хронични заболувања, тежината на КОВИД заболувањето односно времетраењето на хоспитализација, појавата на компликации како бактериска пневмонија, белодробна тромбемболија и др. Најчесто тегобите траеле најкратко 2 месеца, па се до 12 месеци. Притоа, најкратко траат тегобите како треска и грозница, и губиток на осетот за мирис и вкус, кои се нормализираат после 2-4 недели. Додека општата слабост , најчесто околу три месеци, недостиг на воздух 2-3 месеца, нарушената концетрација и меморија, може да траат повеќе месеци. Повеќе студии покажале дека половина од пациентите, после прележан КОВИД-19 опишуваат, или чувствуваат намален квалитет на живот. Многу повеќе, споредено со слични анализи по прележување на грип.
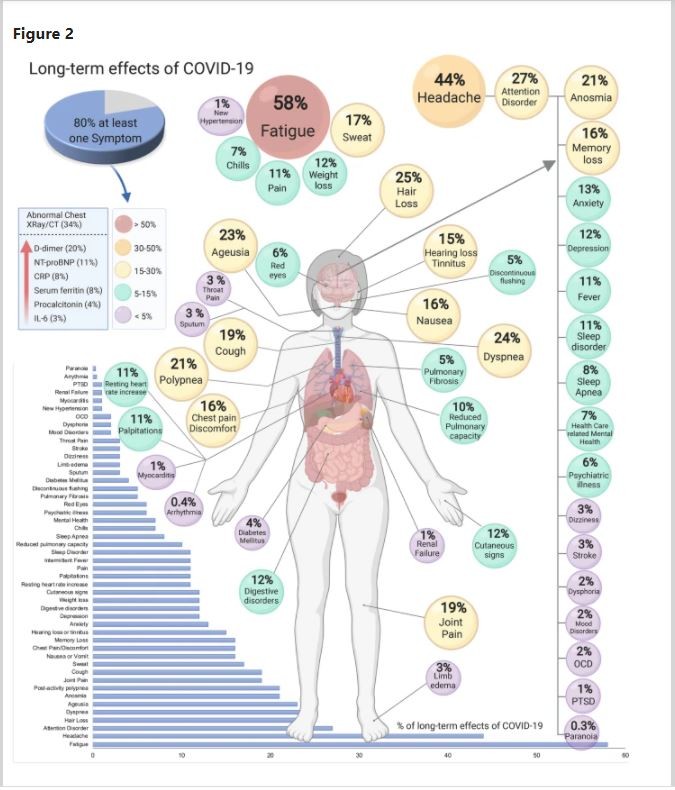
Слика: Симптоми и пореметувања во “продолжен или долготраен” КОВИД-19
Преземено од: Lopez-Leon S. et al. More than 50 long-term effects of COVID-19: a systematic review and meta-analysis.Sci Rep 11,16144 (2021). https://doi.org/10.1038/s41598-021-95565-8
Страшно е што под притисок на пациентите, се препишуваат и земаат лекови за кои нема медицинска оправданост
*Што да преземат пациентите кои прележале КОВИД-19 а сѐ уште не се чувствуваат здрави ?
-Контролата и следењето на пациентите после КОВИД-19 зависи од многу фактори. Пациентите кои биле критично болни, со долготрајна хоспитализација, особено во оддел за интензивна нега, или имале компликации како пневмонија или белодробна емболија, треба да продолжат со чести контроли кај инфектолог, пулмолог или кардиолог, после 2-3 недели од хоспитализацијата. Кај останатите пациенти, кои имале полесен облик на болеста, потребата за контроли се одредува индивидуално. Ако се работи за постар пациент со други ризик фактори како претходно прележан срцев удар, нерегулирана артериска хипертензија (висок крвен притисок), шеќерна болест и др. се прават почести контроли на хроничното заболување и се проверува постоење на компликации од КОВИД-19. Препорачливо е првата контрола да биде во првиот месец од почетокот на болеста. Ако се работи за помлади пациенти, без други придружни хронични заболувања, без последователни симптоми, нема потреба од посебно медицинско следење, освен при појава на нови и прогресивни тегоби. Кај пациентите со т.н. “долготраен КОВИД-19” со перзистентни тегоби, со влошување на тегобите и после три месеци од појавата, се препорачува контрола кај соодветен специјалист зависно од тегобите.Контролите треба да се состојат од целосен преглед, рутински анализи на крвта, мерење на крвен притисок. Дополнителни иследувања може да се направат доколку имаме сомнеж за одредена компликација. За жал, најчесто на инсистирање на пациентот или семејството, се прават непотребно КТ снимања на белите дробови, ехо на срце, постојани проверувања, на вредностите на Д-димери, хемостаза, Ц-реактивен протеин, феритин и др.
*Стана секојдневие да се прашуваме колку ни се Д-димерите или ЦРП. Што се случува со овие параметри по прележување на болеста?
Во склоп на “продолжен КОВИД-19” често се следат и продолжени нарушувања на неколку лабораториски анализи: Д-димери (кај 20% од пациентите), Ц-реактивниот протеин (ЦРП) (8%), серумскиот феритин (8%), прокалцитонин, и др.
Параметри кои во јавноста станаа особено “популарни” за време на КОВИД-19 пандемијата, и кои најчесто неоправдано и постојано се “мерат”. Уште “пострашно” е што доста често под притисок на пациентите, се препишуваат и земаат лекови, иако нема медицинска оправданост. “Ама Д-димерите ми се 800 или ЦРП-то ми е 50, како ништо да не земам” – ова е секојдневно прашање и за жал доведува до несоодветна употреба на лекови. Постојат јасни индикации кога и како се “лекуваат” овие параметри. Не треба овие бројки да се гледаат сами по себе, туку секогаш во склоп на повеќе други состојби.

*Дали пациентите се “збунети” и грешат заради мноштвото на информации ?
“Инфодемија” е термин кој се појави како “кованица” од оваа пандемија на информации. Информации од сите страни, кои го нарушуваат нормалното расудување, проценка на вистиното и лажното, односно опасно по здравје.
Затоа секогаш треба да го следиме правилото на релевантноста на потеклото на информацијата, кое треба да е наведено во текстот. Да не биде некој, некаде рекол, или “објавено на порталот Х, а на тој портал стои дека текстот е превземен од портал Y”.
*Значи, да се следат само препораките од домашните експерти ?
Треба да се следат и целосно применуваат званичните препораки од државните институции како министерството за здравство. Во однос на домашните експерти имам две забелешки. Прво, изминативе скоро две години во нашите медиуми доминираат неколку “еминентни експерти” кои имаат знаење, искуство, “вистини”, за се околу КОВИД-19. И за епидемиолошките мерки, и за вирусот, за вакцините, за клиничкото следење и лекување на болните. Втората забелешка е за врвните експерти кои “раскажуваат” како се лекуваат болните а притоа воопшто немаат работено во КОВИД центар. Експертизата, знаењето се стекнува и се покажува внатре во КОВИД центрите. Покрај пациентите на кои постојано им се намалува сатурацијата, кои имаат Д-димери над 50 000, ЦРП над 300 . Се друго е “GOOGLE” или “YOUTUBE” експерт. Затоа, кога како медиум ќе повикате “експерт” за лекување на КОВИД-19, без разлика каква функција има, прашајте го прво дали работи во КОВИД центар. Или поточно, дали барем еднаш има влезено во КОВИД центар ?
Соња Алексоска Неделковска