Дарувањето на хематопоетски матични клетки може да значи спас за пациентите со тешки крвни заболувања или рак: Интервју со професор д-р Ирина Пановска - Ставридис

Најчесто примарно хематолошко заболување кај нас, но и во
светот е мегалобласната
анемија, која е бенигно заболување на крвта, додека најчести хематолошки малигни
заболувања се леукемиите, вели професор д-р Ирина Пановска- Ставридис,
медицински директор на ЈЗУ Клиника за хематологија – Скопје и редовен професор
на медицински факултет при УКИМ.
За да им се помогне на пациентите заболени од хематолошки заболувања кај нас се применува трансплантација на хематопоетски клетки која исто така е наречена трансплантација на коскена срцевина или трансплантација на матични клетки.
Процесот на дарување на клетки е целосно безбедна процедура и донатор може да биде секој здрав граѓанин на возраст од 18 до 60 години, а во моментов во Македонскиот дарителски регистар пријавени се 3.550 дарители. Оваа бројка е многу важна затоа што на тој начин се зголемуваат шансите за пронаоѓање на соодветен дарител за пациентите во нашата држава, а дополнително и шансите за излекување на пациенти од целиот свет.

ЖМ: Кои се најчестите хематолошки заболувања кај нас, и која е возраста во која најчесто се појавуваат?
-Најчесто примарно хематолошко заболување кај нас и во светот е мегалобласната анемија, која е бенигно заболување на крвта, се јавува поради недостаток на витамин Б12, и едноставно се лекува. Мегалобластната анемија е единствено хематолошко заболување кое не е на списокот на ретки болести. Апсурдно, сите хематолошките малигнитети се по дефиниција ретки болести, но тие се меѓу најчестите малигни заболувања и заедно придонесуваат за една половина од сите новодијагностицирани малигни болести на годишно ниво. Во светот, глобално, постои континуиран пораст на бројот на новодијагностицирани случаи на хематолошки малигнитети, имено во изминатите 10 години, бројот на нови случаи се зголемил за 3 пати во однос на претходните 10 години. Во 2019 година бројот на заболени во земјава достигна и до 1 345 илјади лица. Но, тоа што дава надеж е дека и покрај тоа што расте бројот на заболени, се намалува стапката на смртност од овие заболувања, а тоа се должи на иновациите, новите биолошки, таргетирани и клеточни терапии, поголемата достапност и воведувањето на нови процедури и методи во лекувањето.
Со гордост можам да кажам дека Клиниката за хематологија овие новини во медицината ги следи во чекор со големите европски медицински центри. Во изминатите години успеавме да обезбедиме пристап до новите лекови и секоја година тие обезбедуваат за се поголем број на пациенти, воведовме нови процедури и методи во трансплантацијата на хематопоетски матични клетки, ги подобривме капацитетите и условите за хоспитализација.
Најчести хематолошки малигни заболувања во светот и кај нас се леукемиите. Најчестиот тип на леукемија се разликува според возрасните групи, на пример кај возрасните по шеста деценија најчеста е хроничната лимфатична леукемија, ние дијагностицираме околу 60 нови случаи на годишно ниво. Оваа болест не се јавува кај деца. Кај нив, најчест тип на леукемија е акутна лимфобластна леукемија, која опфаќа 70 отсто од случаите со педијатриските канцери, а за споредба, кај возрасните има до 15 нови случаи годишно со оваа дијагноза и тоа најголем дел од нив се пациенти до 35 години, значи се јавува кај млади адулти.
Втора најчеста хематолошка малигна болест кај нас е Не-Хочкиновиот лимфом, кој е многу хетерогена група на болести и вклучува околу 50 поттипови. Во просек во изминатите 5 години, сме имале околу 130 нови случаи годишно. Ризикот од лимфом расте со возраста, но може да се јави на која било возраст, од нашите податоци, средна возраст при дијагностицирање е 55-60 години. По лимфомите следува миеломот која е болест на шестата деценција и еднакво ги засега двата пола со просечен број на 60 нови пациенти на годишно ниво. На четврто место со околу 40 нови случаи на годишно ниво е Хочкиновиот лимфом кој примарно е болест на младата популација
ЖМ: Децата се најранливата категорија кај кои најчесто се појавува канцер на крвта, кои се симптомите, и дали може да се претпостави точниот причинител?
-Симптомите на рак на крвта кај децата, исто како и кај возрасните, се нетипични и варијабилни. Тие може да бидат општи и да вклучуваат замор, малаксаност, болки во мускули и коски и слабеење. Или пак се резултат на нарушеното создавање на нормални крвни елементи. Тогаш на децата им се бледи кожата и слузниците, имаат чести инфекции, појава на спонати модринки или крвавење од нос, непца и други слузници. Точната причина за појава на рак на крвта кај децата често е непозната, но некои фактори како што се генетските предиспозиции, изложеноста на зрачење или хемикалии може да го зголемат ризикот.

Иако со годините подобривме многу работи, има уште многу да се помине за да се создадат најдобри можни услови за лекување на децата во нашата земја.
Тимот лекари од Универзитетската Клиника за хематологија во Скопје е убеден дека со отворањето на Центарот за трансплантација на хематопоетски матични клетки, во соработка со детските хематолози ќе работи и со деца и дека нема да биде потребно цели семејства да патуваат далеку од дома за да се лекуваат. Секако и државата ќе заштеди средства кои понатаму би се вложиле повторно во унапредување на здравствениот систем, третманите и лекувањето на децата со канцер.
ЖМ: Како се движи трендот на заболени пациенти кај нас во изминатата година, што покажува статистиката?
-Трендот на заболени пациенти во изминатата години е зависен од многу фактори, вклучително и од можноста за дијагноза и лекување, како и надворешните фактори како што се епидемии или пандемии. Меѓутоа, како што беше наведено и претходно, трендот е во континуиран пораст. Но, како типичен пример за надворешен фактор во дијагнозата на малигните заболувања би го издвоила влијанието на пандемијата со COVID-19. Иако тоа не го забележавме кај сите типови на заболувања, изразен пад во бројот на нови случаи забележавме кај фоликуларниот лимфом. Во 2018 година сме имале инциденца која е очекувана во Европските земји и ако оваа инциденца би требало да расте барем за 1 процент на годишно ниво, во годините на пандемија со COVID-19 бележевме намалување за повеќе од 20 отсто. Во основа, фоликуларните лимфоми се индолентен тип на лимфоми со бавна прогресија, неизразена симптоматологија и веројатно пациентите ја одлагале посетата на лекар при појавата на првите симптоми. Но, затоа пак, од друга страна во годините на и после пандемијата, скоро сите пациенти со фоликуларни лимфоми се јавуваа во напреднат стадиум и скоро и да немавме пациентите со лимитирана болест или прв стадиум, кои би требало да претставуваат барем една петтина од сите новодијагностицирани пациенти.
ЖМ: Која е терапијата која се применува кај нас за пациентите кои имаат хематолошко малигно заболување?
-Тераписките модалитети за лекување на хематолошки малигни заболувања се разликуваат според типот на болеста и стадиумот. Акутните леукемии најчесто се лекуваат со агресивна хемотерапија и трансплантација на матични хематопоетски клетки. Третманот на Хочкиновите и Не-Хочкиновите лимфомите вклучува хемотерапија, имунотерапија, радиотерапија или комбинација од имунотерапија и хемотерапија и плус радио-терапија, зависно од стадиумот на болеста и подтипот на лимфом.
Она што е новитет во третманот на малигните хематолошки заболувања во светот и кај нас во последните години е насочената или т.н, таргетирана терапија која делува на посебен механизам, најчесто преку спречување на некој процес којшто се смета дека има улога во развојот на болеста. Иднина се и новите ин-витро развиени T клеточни терапии. Тераписките можности и пристапи кај нас не се разликуваат и се базираат на меѓународно прифатените водичи и препораки за лекување на хематолошките болести. Во декември 2022 година издадовме рецензирани национални водичи за дијагноза и третман на Б-и Т-лимфопролиферативни болести под поддржани од Здружение на хематологија на Македонија. Целта на нашето здружение е ова да премине во практика и овие водичи да се ревидираат и ажурираат во редовни временски интервали и да изготвиме водичи и за останатите хематолошки болести.

За нашите пациентите, изминатите години успеавме да обезбедиме пристап до нови иновативни лекови, а со секоја година се зголемува и бројот на пациенти кои имаат пристап до овие лекови. Воведовме нови процедури и методи во трансплантацијата на хематопоетски матични клетки, ги подобривме капацитетите и условите за хоспитализација, а со тоа и супортивната грижа за пациентите.
Со гордост, сега можам да зборувам дека со неодамнешното отворање на првиот Регионален центар за трансплантација на хематопоетски матични клетки, ние сме еднакви по услови и квалитет со сите европски центри кои работат трансплантација од ваков тип. Нашата предност е што и кој освен за осигурениците на Северна Македонија, овој Центар располага со капацитети за лекување пациенти и од Косово, Црна Гора, Босна и Херцеговина, Албанија, каде овие интервенции сè уште не се воведени.
ЖМ: Што всушност претставува трансплантација на хематопоетски матични клетки?
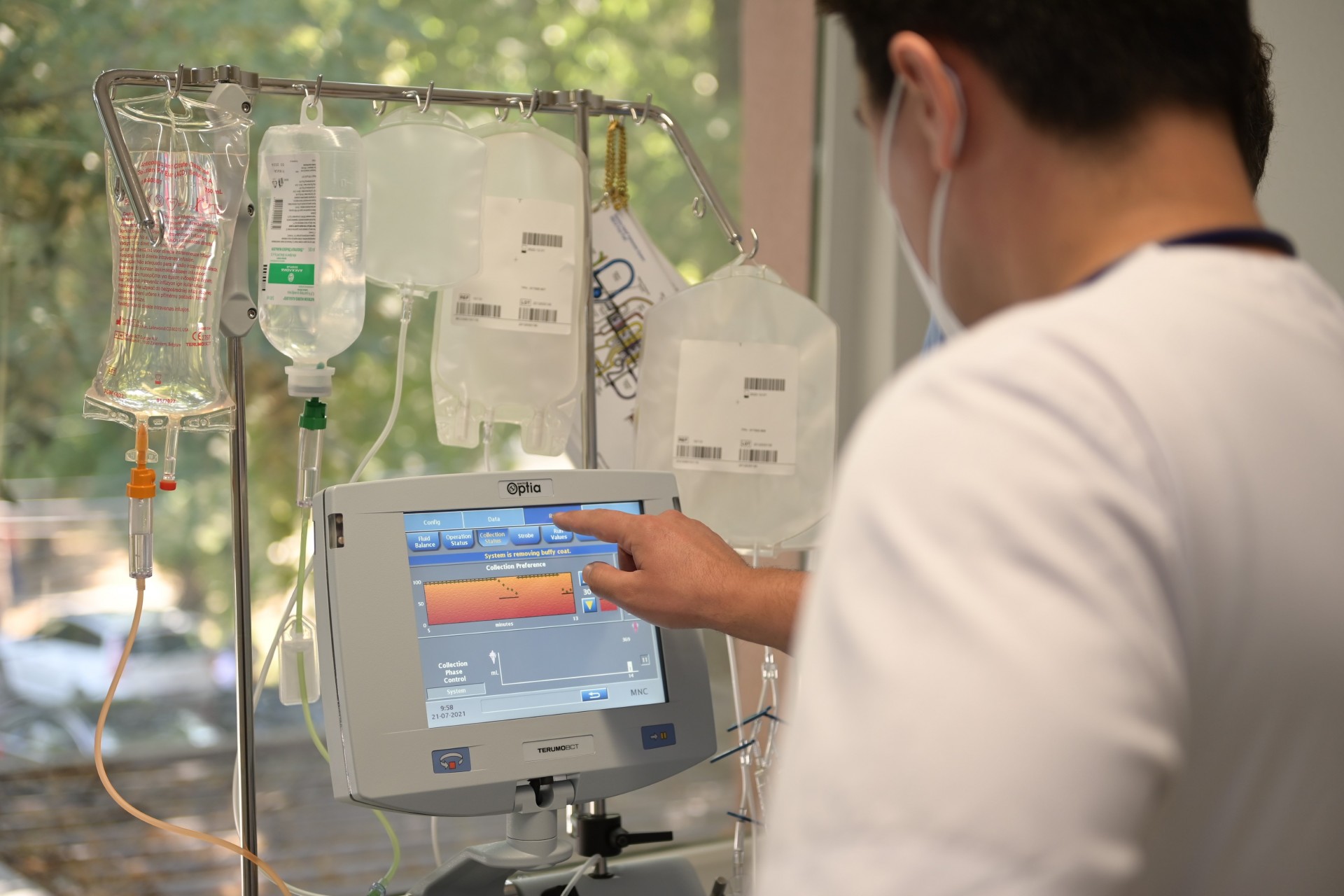
-Трансплантацијата на хематопоетски матични клетки е најкомплексната биолошка процедура во хуманата процедура, која ги заменува оштетените или заболените хематопоетски матични клетки со условно нови, здрави клетки. Постојат два основни типа на трансплантација на матични клетки – автологна трансплантација и алогена трансплантација на коскена срцевина. Кај автологната трансплантација, се користат сопствените матични клетки. При изведување на автологна трансплантација, овие клетки се стимулираат да излезат во периферната крв и се собираат преку посебна процедура. И автологната трансплантација на некој начин претставува имуна процедура, бидејќи целта е на некој начин да се ресетира имуниот одговор кон болеста. Овој тип на трансплантација најчесто се користи кај мултипен миелом и кај одредени случаи на лимфоми.
Кај алогената трансплантација на хематопоетски матични клетки, клетките на пациентот со хематолошка болест се заменуваат со матични клетки од здрав донатор. Иако може како извор да се користи и коскена срцевина, најчесто изворот претставуваат периферни матични клетки кои од дарителот се собираат на истиот начин како и при автологната трансплантација. Овој тип на трансплантација се користи во третманот на акутните леукемии. Процесот на дарување на клетки е целосно безбедна процедура. Алогената трансплантација може да се направи од сроден ХЛА идентичен дарител, несроден ХЛА идентичен дарител или од полуидентичен дарител.
ЖМ: Зошто е важно секој граѓанин да знае за ова?
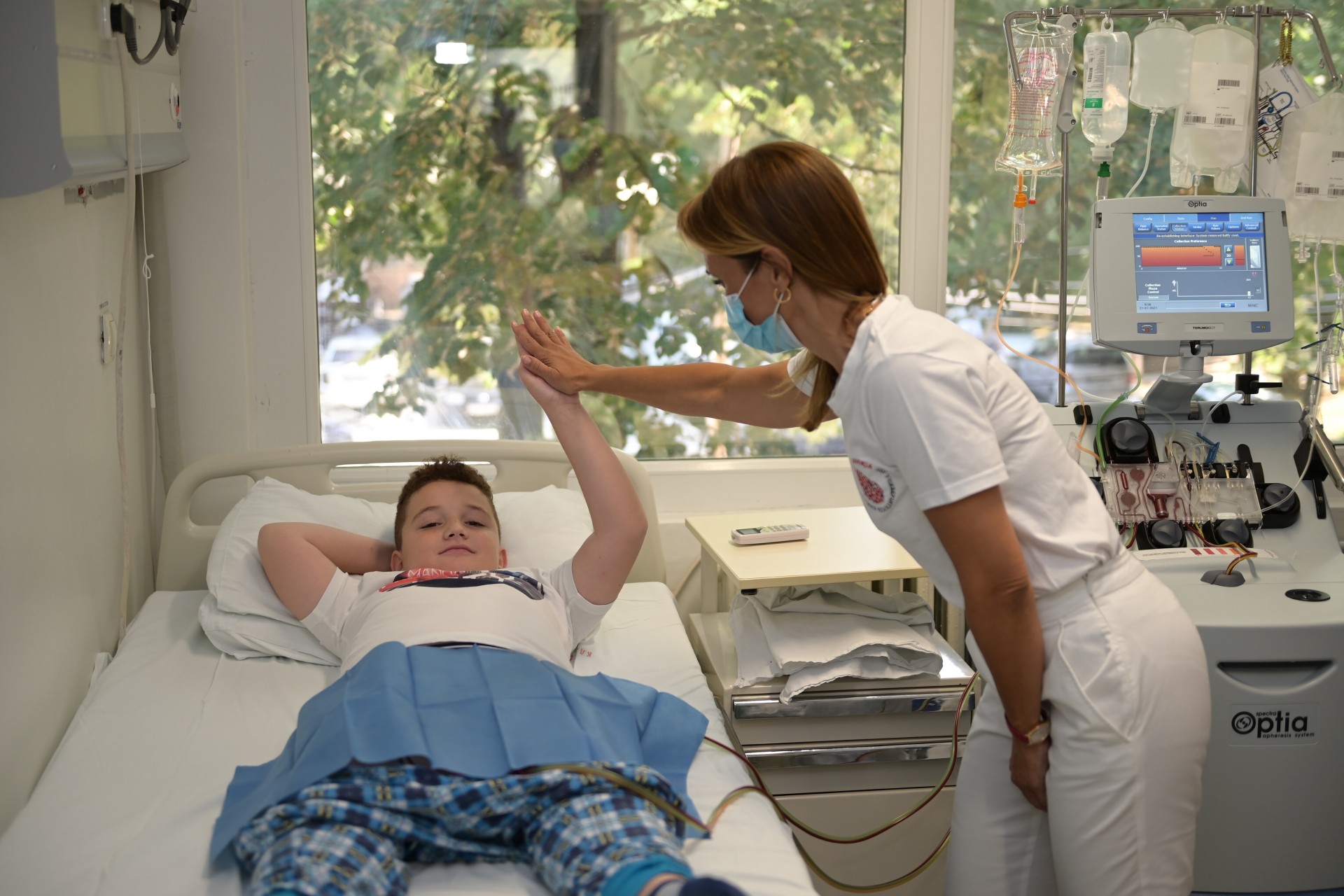
-Процесот на дарување хематопоетски матични клетки може да значи спас за пациентите со тешки крвни заболувања или рак. Процесот на земање периферни матични клетки не е болен и целата процедура трае 5-6 дена. Првиот чекор е мобилизација на матичните клетки, кога тие се стимулираат од коскената срцевина да излезат во периферната крв, процес кој обично трае 4-5 дена. Потоа следува нивната „жетва“, т.е собирање. Најпрво кај дарителот се поставува венски катетер преку кој со специјална машина за афереза, со која располага Клиниката за Хематологија, се собираат матични клетки. Процедурата на афереза трае околу 3-4 часа и е слична на процесот на хемодијализа. Крвта поминува низ посебни филтри во машината, програмирана е на тој начин да ги издвојува само матичните клетки, а останатиот дел се враќа назад во телото. По завршувањето на процедурата, се вади венскиот катетер и дарителот си се враќа во секојдневниот колосек, продолжува нормално да живее.
ЖМ: Кој сѐ може да биде донатор?
-Дарител на хематопоетски матични клетки може да биде секоја индивидуа која е во добра општа здравствена состојба, на возраст не помлада од 18 и не постара од 50 години.
Успехот на трансплантацијата зависи од ХЛА-согласнота (matching) помеѓу пациентот и донаторот. Добро е што роднински неповрзани луѓе, случајно може да носат исти ХЛА гени, иако тие ги наследуваме по еден комплет од двата родитела. Најчесто се тестираат 12 гени. Кај хематолошките болни кај кои се планира трансплантација, идеален донатор претставува целосно ХЛА-идентичен сроден дарител. Во однос на фамилијарен дарител, постои 25% веројатност за идентичност со брат или сестра. Но, проблмот е што само 1/3 од пациентите би имале таков дарител. Доколку нема ХЛА-идентичен сроден дарител, вториот најдобар избор би бил ХЛА-идентичен несроден дарител. Тој се бара во регистрите на доброволните дарители на коскена срцевина. Ако нема ни потенцијален несроден донатор, што се случува кај 25 проценти од пациентите, избор се фамилијарните полуидентични донатори.

ЖМ: Се буди ли кај нас свесноста за донација на клетки? Се пријавуваат ли граѓани самоиницијативно?
-Свеста за донирање клетки варира во зависност од социјалните, културните и правните фактори во одделни земји. Во некои области, граѓаните активно се пријавуваат како потенцијални дарители, додека во други може да има помала свест или охрабрување.
Интересно е дека веројатноста да се најде ХЛА-идентичен дарител е изразито варијабилна, од 16 до 75 проценти во зависност од земјата (најмала кај Афричка популација, нешто поголема кај Европска) и дополнително има разлика во зависност од етничката припадност. Заради тоа со регистрирање во дарителските регистри на што поголем број на доброволни дарители значително би се зголемила веројатноста за пронаоѓање на соодветен дарител во наши услови.
ЖМ: Можеби многумина се плашат дека нивните информации или нивната донација ќе биде злоупотребена, постои ли простор за вакво размислување?
-Не смее да постои загриженост дека податоците или донацијата на клетки може да се злоупотребат, институциите за трансплантација имаат строги безбедносни протоколи за заштита на приватноста и безбедноста на дарителите и примателите.
ЖМ: Каков е процесот, што всушност треба да направи еден заинтересиран обичен граѓанин кој сака да донира клетки? Каква е процедурата?
-Процесот на донирање клетки вклучува регистрирање како потенцијален дарител, во Институтот за имунологија и хумана генетика. Се зема примерок од венска крв од 5 милилитри, исто како при рутинско земање на крв и се прави HLA-типизација, податок кој се внесува во софтверска програма. На тој начин се станува дел од Македонскиот регистар, кој е софтверски поврзан со советската мрежа на регистри. Во услови кога ќе се открие дека е ХЛА идентичен со пациент кој има потреба од трансплантација на матични хематопоетски клетки, потенцијалниот дарител се контактира и може да прифати или да одбие во тој момент да дарува. Статистиките од светската мрежа на регистри покажуваат дека можноста да бидеме повикани навистина да бидеме донатор од кога ќе станеме потенцијален дарител изнесува 1:800.

ЖМ: Колкав број донатори во моментов се регистрирани во националниот регистар за коскена срцевина?
-Бројот на дарители регистрирани во националниот регистар на коскена срцевина варира во зависност од земјата, но поголемите земји често имаат повеќе регистрирани дарители. Во Македонскиот дарителски регистар се пријавени 6.117 доброволни дарители. Дел од пријавените доброволни дарители треба да бидат типизирани во претстојниов период, а друг дел надминале возраст од 60 години, по што автоматски се исклучуваат од Светската асоцијација. Во моментов има пријавени 3550 дарители на возраст од 18 до 60 години. Најголем дел од дарителите во националниот Регистар се на возраст од 36 до 45 години, а скоро подеднакво имаме припадници од двата пола.
ЖМ: Има ли позитивно искуство кое може да го споделите со нас? Дали постои граѓанин од Македонија кој успеал да спаси живот?
-Позитивните искуства од донирањето клетки вклучуваат многу примери кои спасуваат животи, каде што донираните клетки им овозможиле живот на пациентите со најтешки болести. Ваквите примери често служат како инспирација за другите да се вклучат во донацијата на клетки за да им помогнат на оние на кои им е потребна.
Досега, 5 доброволни дарители од Македонскиот дарителски регистар дарувале свои матични клетки за лекување на пациент со кој не се сродно поврзани. И тоа, двајца од дарителите помогнале во лекување за пациенти со акутна леукемија кои се дијагностицирани и лекувани во нашата држава. Тројца од нив дарувале матични клетки за пациенти во странство (САД, Австралија и Бугарија).
Од голема важност е да се зголемува бројот на доброволни дарители во националниот регистар бидејќи така се зголемуваат шансите за пронаоѓање на соодветен дарител за нашите пациенти во нашата држава, а дополнително и шансите за излекување на пациенти од целиот свет.
Секој од нас може да помогне, за некој повторно да биде здрав!
Габриела Додевска Глигоровска